Contact :
Secrétariat : 03.87.34.51.92
Secrétariat laboratoire : 03.87.34.51.94
Présentation
Le Centre d’Assistance Médicale à la Procréation (AMP) de l’hôpital Femme, Mère, Enfant de Metz a été fondé en 1987, en partenariat avec le laboratoire OUILAB.
Depuis sa création, il s’inscrit dans une dynamique de développement continu. Ainsi, l’ensemble des activités, tant chirurgicales que médicales, est aujourd’hui pratiqué au sein de notre centre.
- Inductions simples de l’ovulation
- Stimulations ovariennes
- Inséminations intra-utérines du sperme du conjoint ou d’un donneur anonyme
- Fécondation in vitro classique (FIV)
- Injection intracytoplasmique de spermatozoïde (ICSI)
- ICSI avec sélection fine du spermatozoïde (IMSI)
- Culture embryonnaire prolongée (blastocyste)
- Don d’ovocytes
- Biopsies testiculaires
- Congélation embryonnaire et ovocytaire par vitrification
- Préservation de la fertilité pathologique et sociétale
Fonctionnement
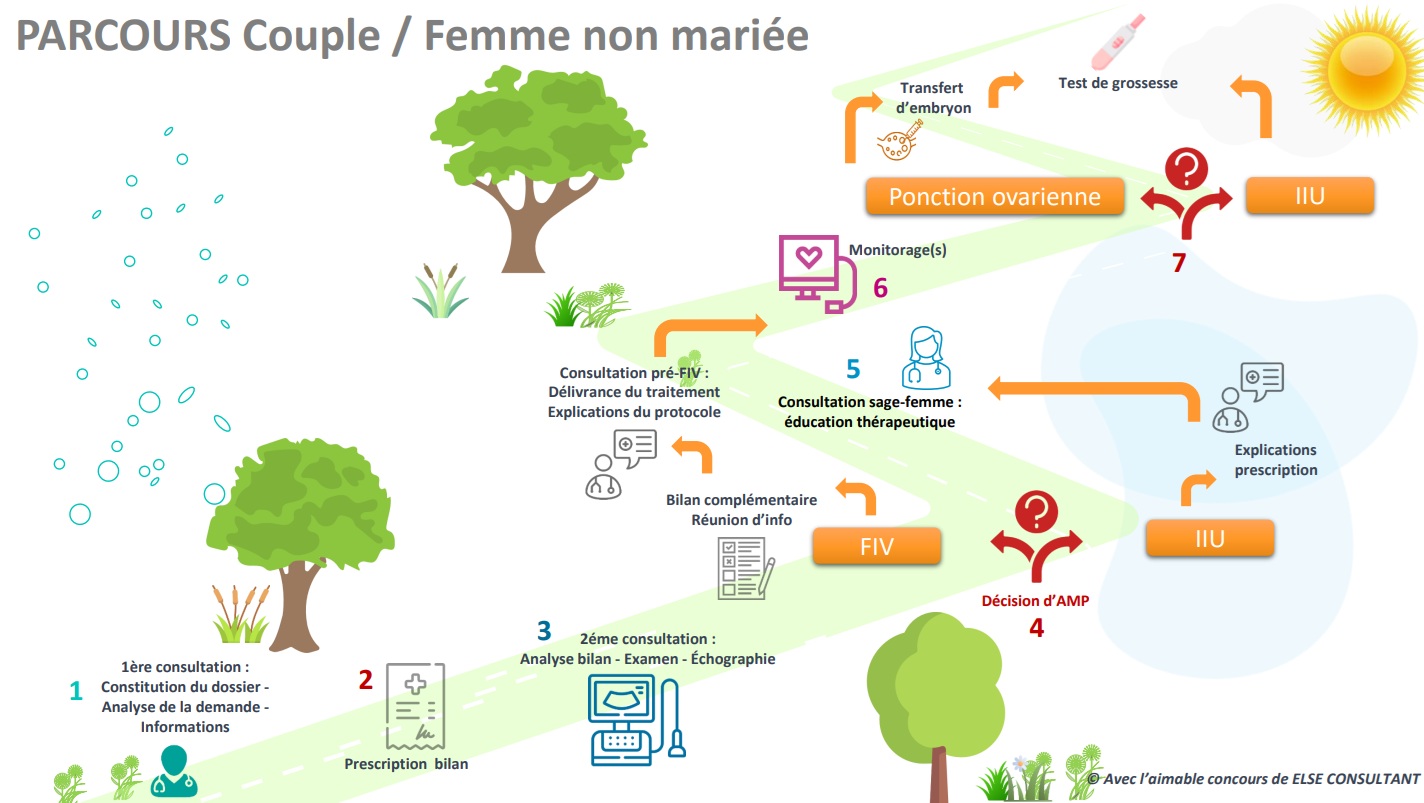
Lors de votre premier rendez-vous, le médecin prend d’abord connaissance des examens déjà effectués. Il prescrit alors des examens complémentaires et peut évoquer avec vous la technique d’AMP la plus adaptée à votre cas.
Lors de la deuxième consultation, le médecin fait la synthèse des examens demandés qui orienteront, soit vers d’autres explorations, soit vers une proposition de traitement.
Si une technique d’AMP vous est proposée, alors un consentement spécifique vous sera remis : il doit être rempli, signé et retourné au centre avant le démarrage du traitement.
Aussi nous insisterons sur le fait que, avant toute prise en charge en AMP, votre dossier doit être complet et doit comporter impérativement :
- Vos pièces d’identité en cours de validité
- Le justificatif de vie commune/de domicile
- Le ou les actes de naissance de mois de 3 mois, avec mention marginale
- Le consentement signé à l’assistance médicale à la procréation
- L’attestation ou les attestations de prise en charge de la sécurité sociale (exonération du ticket modérateur = 100%)
- Les résultats des sérologies datant de moins d’un an (les sérologies obligatoires sont HIV, VHC, BW, ainsi que rubéole et toxoplasmose pour madame)
- Le spermogramme avec test de migration survie et une spermoculture.
Tout au long de cette préparation, les sages-femmes du centre restent à votre disposition. En effet, elles répondent à vos questions et vous accompagnent activement dans la constitution de votre dossier.
Par ailleurs des psychologues sont présents au sein de l’établissement pour vous accompagner.
Le centre d’Assistance Médicale à la Procréation de Metz a obtenu la certification NF EN ISO 9001, reconduite chaque année depuis 2012 avec succès, vous pouvez également consulter notre politique qualité.
FAQ
Les examens
Comment se passe une stimulation ovarienne en vue d’une FIV?
La stimulation des ovaires est obtenue grâce à des injections quotidiennes d’hormones, par voie sous cutanée pendant environ une douzaine de jours.
Tout au long de la stimulation, vous aurez des contrôles, nommés « monitorages », qui consistent en la réalisation d’une ou plusieurs échographies et/ou prise de sang, afin d’évaluer la réponse au traitement et de pouvoir l’adapter. Ils permettent aussi de décider quand se fera la ponction d’ovocytes.
Comment se passe une ponction d’ovocytes ?
La ponction ovocytaire récolte les ovocytes sous anesthésie locale ou générale. Tout d’abord, le gynécologue anesthésie localement le fond du vagin en injectant un anesthésiant autour du col de l’utérus, après l’avoir nettoyé.
Ensuite, il utilise par voie vaginale une aiguille fixée à une sonde d’échographie pour ponctionner les follicules. Il aspire alors le liquide contenu dans les follicules, visibles comme des images noires à l’échographie. Ce liquide folliculaire est ensuite placé dans des tubes, puis conservé à 37°C en incubateur avant d’être récupéré en laboratoire.
Comment se passe une hystérosalpingographie ?
Pour que l’ovule et le spermatozoïde se rencontrent, ils doivent passer par les trompes de l’utérus, qui relient l’utérus aux ovaires. Ainsi, l’hystérosalpingographie permet de vérifier la perméabilité de ces trompes.
Lors de cet examen, le médecin injecte un produit de contraste dans l’utérus via un cathéter posé au niveau du col, après avoir installé un spéculum lors d’un examen gynécologique. Ce produit, visible à la radiologie, permet de suivre son passage dans les trompes.
L’examen se réalise généralement juste après les règles et avant l’ovulation.
De plus, vous devez présenter un test de grossesse négatif datant de moins de 48 heures. En cas de cycles irréguliers, il est possible de programmer l’examen grâce à une pilule.
Comment se passe un spermogramme ?
Le spermogramme est l’analyse du sperme, permettant d’observer plusieurs paramètres :
- Le volume
- La viscosité
- Le nombre de spermatozoïdes
- Leur mobilité (est-ce-qu’ils bougent et est-ce-qu’ils vont dans le bon sens)
- Leur vitalité (est-ce-qu’ils vivent plus de 24h)
- Leur morphologie (est-ce-qu’ils ont un aspect normal).
Le spermogramme nécessite donc un recueil de sperme, réalisé directement au laboratoire voisin par auto-masturbation.
Pour cela, vous devez respecter un délai d’abstinence entre 2 et 5 jours.
Par ailleurs, une bonne hydratation les jours précédents reste essentielle : buvez au moins 2 litres d’eau par jour, tout en évitant les boissons sucrées et l’alcool.
Parcours patient
Quelle est la différence entre une FIV classique et une ICSI ?
La FIV, ou « Fécondation In Vitro », désigne la conception d’embryons en dehors du corps, c’est-à-dire en laboratoire.
En effet, plusieurs techniques de FIV existent. Par exemple, la FIV-IMSI (Intra Cytoplasmic Morphologically Selected Sperm Injection) est similaire à la FIV-ICSI. Cependant, le spermatozoïde injecté est sélectionné avec un microscope à très fort grossissement.
Qu’est-ce qu’un blastocyste ?
Un blastocyste correspond au stade atteint par l’embryon au 5ᵉ ou 6ᵉ jour de développement, à ce stade le nombre de cellules est trop élevé pour être compté.
De plus, un embryon qui évolue jusqu’au stade de blastocyste présente de meilleures chances d’implantation.
Mon médecin m’a prescrit un caryotype, qu’est-ce que c’est ?
Le caryotype analyse les chromosomes, qui portent nos gènes. Ces derniers se regroupent par paires dans le noyau de nos cellules.
En temps normal, l’espèce humaine possède 23 paires de chromosomes, soit 46 chromosomes. Cependant, dans les spermatozoïdes et les ovules, ce nombre est divisé par deux afin de permettre leur réunion au moment de la fécondation.
Afin de réaliser un caryotype, le laboratoire effectue une prise de sang. Enfin, cette analyse étant de nature génétique, elle nécessite votre consentement.
Pourquoi réaliser des sérologies portant sur les infections sexuellement transmissibles ?
Si nos biologistes doivent manipuler vos spermatozoïdes ou vos ovules, nous devons impérativement connaître votre statut vis-à-vis de certaines maladies infectieuses. Ainsi, nous évitons tout risque de contamination d’autres prélèvements.
Pour toute prise en charge en parcours d’aide à la procréation, vous devez réaliser des sérologies pour l’hépatite B, l’hépatite C, le VIH (SIDA) ainsi que la syphilis. Ces tests doivent dater de moins de 3 mois lors d’une première prise en charge en AMP, puis de moins d’un an après une tentative.
Par ailleurs, notre laboratoire d’AMP ne dispose pas des équipements nécessaires pour manipuler des gamètes potentiellement infectés. En conséquence, si vous êtes sérodifférents, nous vous orienterons vers un autre centre de la région, comme la Clinique Majorelle à Nancy ou le CMCO à Schiltigheim.
A combien de tentatives en Assistance à la Procréation Médicale ai-je le droit ?
La sécurité sociale rembourse 6 tentatives d’insémination intra-utérine ainsi que 4 tentatives de FIV suivies d’un transfert d’embryon.
Concrètement, si une ponction d’ovocytes n’aboutit pas à un transfert, qu’il s’agisse d’un embryon frais ou congelé, la tentative n’est pas comptabilisée.
De plus, une naissance réinitialise le compteur de prises en charge.
Enfin, l’équipe qui vous accompagne réévalue l’indication avant chaque tentative, en fonction de votre réponse au traitement.
Quelles sont les conditions d’accès à l’Assistance Médicale à la Procréation ?
L’Assistance Médicale à la Procréation est autorisée, si les conditions médicales le permettent, pour les femmes seules ou un couple hétérosexuel ou homosexuel féminin, jusqu’à leur 43ème anniversaire pour les ponctions d’ovocytes ainsi que jusqu’à leur 45ème anniversaire pour les transferts d’embryon et les inséminations intra utérines.
Pour toute tentative en couple, le membre du couple qui ne porte pas la grossesse, doit avoir moins de 60 ans, l’équipe médicale clinico-biologique doit aussi donner son accord pour la réalisation de votre parcours AMP. Cet accord résulte donc de la probabilité de succès de la démarche d’AMP et de la réunion des conditions propices à l’accueil d’un enfant dans de bonnes conditions (voir le site SERVICE-PUBLIC.FR).
En outre les motifs de report ou de refus de la part du centre d’AMP sont communiqués par écrit aux demandeurs dès lors qu’ils en font la demande auprès du centre.
Sites internet de référence et associations spécialisées d’usagers
Pour l’Assistance Médicale à la Procréation en général :
https://www.service-public.fr/particuliers/vosdroits/F31462
https://www.ameli.fr/bas-rhin/assure/sante/themes/procreation-medicalement-assistee-pma-amp
Concernant le don d’ovocytes et le don de sperme :
https://www.service-public.fr/particuliers/vosdroits/F24586
https://www.dondespermatozoides.fr
https://www.service-public.fr/particuliers/vosdroits/F1068
Associations d’usagers spécialisées pouvant vous accompagner
http://www.enfant-arcenciel.org/
Docuthèque